
A Vacinação consiste na administração da vacina em um indivíduo, ou seja, a inoculação do microrganismo (seja na sua forma atenuada ou suas partículas). A vacina é um produto biológico constituído a partir de um agente patógeno (microrganismo) na sua forma morta ou atenuada, ou de seus fragmentos. Esses componentes não são capazes de desenvolver a doença no organismo vivo, mas seu objetivo é estimular o sistema imune, afim de produzir proteção ao agente infeccioso vivo por meio da produção de anticorpos (COICO; SUSHINE, 2010; ABBAS; LICHTMAN; PILLAI, 2019).
A Imunização é o ato de indução da imunidade, portanto, a ação da vacina no organismo do usuário (BRASIL, 2014b). Existem dois tipos de imunização: a ativa e a passiva. A Imunização Ativa consiste na administração de uma vacina para gerar resposta imunológica ou a própria infecção com o patógeno. Já a Imunização Passiva se remete ao contato direto com os anticorpos, seja pela circulação placentária (mãe para feto durante a gestação), como também pela soroterapia e administração de imunoglobulina humana (DA SILVA et al., 2018).
Classificação das vacinas
As vacinas podem ser reunidas em grupos distintos a depender dos métodos empregados durante a processo de produção, os quais sofreram atualizações com o passar dos anos, o que possibilitou a classificação das vacinas de maneira mais específica (DINIZ; FERREIRA, 2010).
Inicialmente, tem-se Vacinas Vivas Atenuadas e as Inativadas. As primeiras se baseiam na atenuação de microrganismos a partir de aquecimento ou procedimentos gênicos, visando à eliminação da capacidade de desencadear processos de doença nos indivíduos, ocasionando imunidade de longa duração (CHAGAS et al., 2019). Apesar disso, riscos de efeitos adversos não são completamente nulos. Fazem parte desse elenco de vacinas as utilizadas na prevenção de tuberculose, sarampo e rubéola (PINTO; MATTA; CRUZ, 2011).
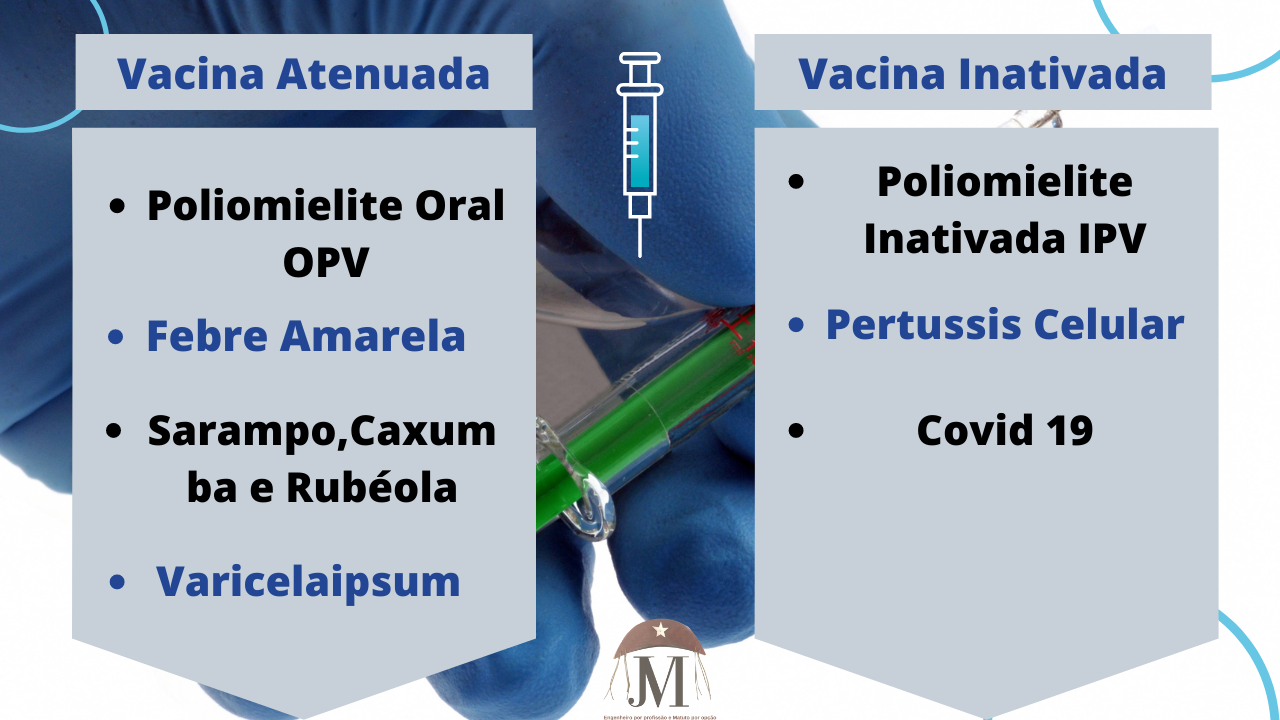
Já as Vacinas Inativadas se caracterizam por possuir o microrganismo inativado em sua totalidade, a partir de métodos como o uso de formol. Em contraste com o grupo anterior, inexiste a possibilidade de ser desencadeada uma doença pela bactéria ou vírus inativado, contudo, em função da inativação completa, torna-se necessária a administração de quantidade superior a uma dose da vacina em virtude da imunidade passageira proporcionada. Compõem esse elenco de vacinas as que são de prevenção de doenças como raiva, cólera e gripe (PINTO; MATTA; CRUZ, 2011; CHAGAS et al., 2019).
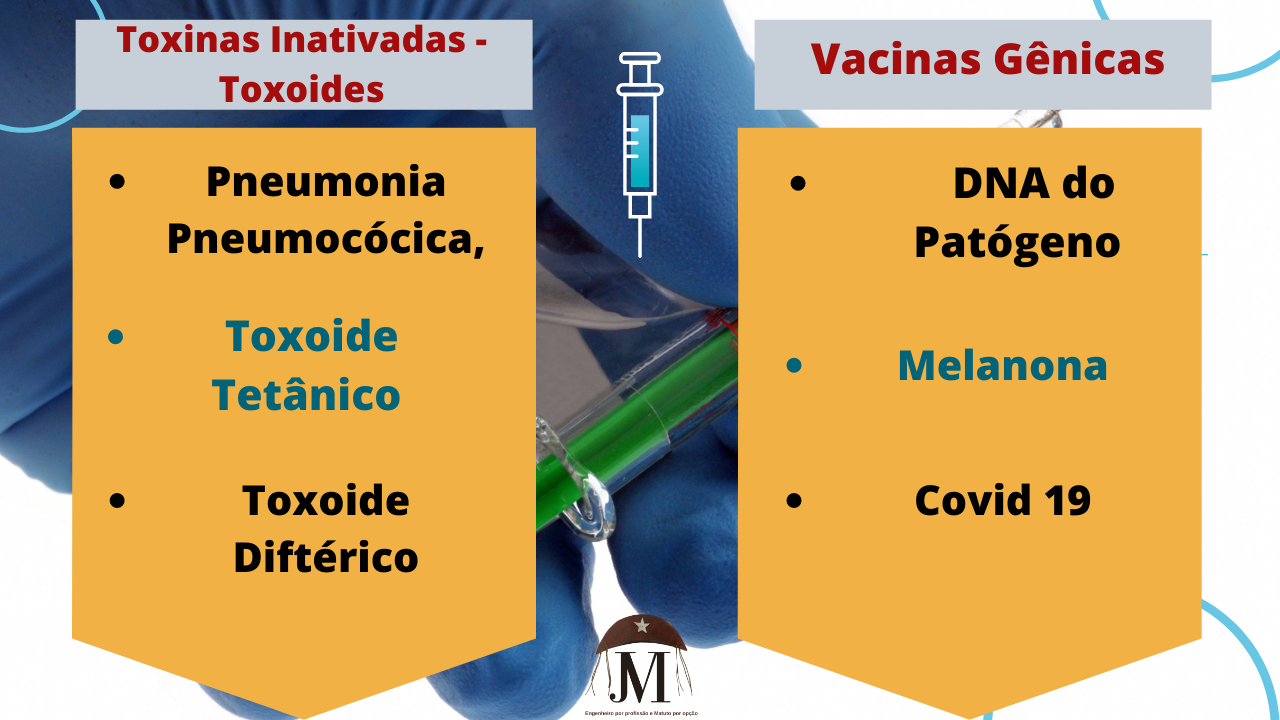
Ainda, proteínas e polissacarídeos retirados de microrganismos e posteriormente purificados, bem como toxinas inativadas (denominadas toxoides), também podem originar vacinas, proporcionando a indução de produção de anticorpos. Pneumonia pneumocócica, tétano e difteria são doenças prevenidas por tais vacinas (DINIZ; FERREIRA, 2010). Vale ressaltar, contudo, que as técnicas de separação das subunidades utilizadas são de alto custo (SIQUEIRA, 2017).
As Vacinas Gênicas são as mais recentes e têm como princípio a recombinação do DNA do patógeno por meio de processos biotecnológicos para produzir antígenos de interesse vacinal capazes de produzir uma resposta imunogênica menos agressiva, menos virulenta. Esses antígenos serão introduzidos em organismo hospedeiro (ex. Escherichia coli), com a finalidade de obter um concentrado desses fragmentos virais. A vacina contra o melanoma é um exemplo de emprego da técnica, porém ainda não se apresenta disponível para humanos, somente para cães (DINIZ; FERREIRA, 2010; PINTO; MATTA; CRUZ, 2011).
Além dessas, podem ser observadas as Vacinas de Vetor Viral, caracterizadas pela modificação genética de vírus pré-existentes para possibilitar a produção das proteínas do patógeno a ser combatido. Tais vírus são enfraquecidos e, uma vez modificados, podem se tornar replicantes ou não replicantes, a exemplo do vírus do sarampo e do adenovírus, respectivamente (CALLAWAY, 2020; SOUTO, 2020).
Grupos de risco que não podem receber as vacinas
Mesmo diante de toda segurança e estudos no seu desenvolvimento, deve-se ter cautela com relação às vacinas, tendo em vista que existem alguns grupos de risco que não podem ou não é aconselhável/seguro que utilizem esse recurso preventivo (BRASIL, 2014b).
Indivíduos imunocomprometidos ou sob terapia imunossupressora:
Esse grupo deve ter cautela quanto à administração de vacinas preparadas com agentes atenuados, tais como as utilizadas contra o sarampo, rubéola, pólio oral e BCG, tendo em vista que podem acarretar em uma doença progressiva nesses indivíduos (COICO; SUSHINE, 2010; APS et al., 2018).
Gestantes:
Vacinas compostas por microrganismos vivos atenuados geralmente não devem ser administradas nesse grupo, uma vez que são potencialmente teratogênicas. As vacinas para rubéola, sarampo, caxumba e varíola se enquadram nesse caso (CHAGAS et al., 2019).
Indivíduos com alergia às proteínas do ovo:
Vacinas contra influenza são comumente contraindicadas para pessoas que têm alergia às proteínas do ovo, tendo em vista que esse vírus é cultivado em embriões de galinha (COICO; SUSHINE, 2010; APS et al., 2018).
O processo de imunização e seus efeitos adversos
Em geral são relatadas reações de hipersensibilidade locais, causadas principalmente pelas vacinas dos toxoides tetânicos e diftéricos, sendo mais prevalentes em adolescentes e adultos. Por isso é recomendado que sejam utilizadas doses menores do toxoide diftérico em crianças, enquanto que para a tetânica as injeções de reforço devem ser adaptadas de acordo com a natureza da lesão e história de imunização do indivíduo, a fim de reduzir tais efeitos (WANDERLEY; DE MELO; RAMOS, 2019).
Além disso, a maioria dos imunobiológicos podem causar dor, febre baixa, dor e rubor no local da aplicação da injeção (PIACENTINI; CONTRERAMORENO, 2011; SSBA, 2021).
E, por fim, algumas vacinas possuem conservantes em suas composições, a exemplo do Orgânico de Mercúrio Timerosal (Merthiolate®), ou até mesmo antibióticos, tais como a Estretomicina ou Neomicina, sendo esses possíveis componentes alergênicos e contraindicados para pessoas com essa hipersensibilidade (COICO; SUSHINE, 2010; APS et al., 2018).
A importância da Política Nacional de Imunização (PNI) no contexto da Saúde Pública
O Sistema de Imunização do Brasil é de competência do Ministério da Saúde, que tem a responsabilidade sobre o Programa Nacional de Imunizações (PNI), conforme preconizado no Artigo nº3 da Lei nº 6.259, de 30 de outubro de 1975. Esta lei também discorre sobre o cumprimento deste programa e quanto à obrigatoriedade da vacinação (BRASIL,1975). Ademais, o Decreto nº 78.231, de 12 de agosto de 1976, regulamenta a lei disposta anteriormente e apresenta as normas relacionadas à implementação e à atualização do PNI, de modo a esclarecer no artigo nº 31 a cobertura integral de vacinações pelos centros de vacinações, responsáveis pela execução, coordenação, controle e abastecimento (BARBIERI; COUTO; AITH, 2017).
O Programa Nacional de Imunização (PNI), institucionalizado pelo Decreto nº 78.231 do ano de 1976, é responsável pela política nacional de imunizações no Brasil e tem como objetivos promover, proteger e prevenir a saúde da população brasileira por intermédio do fortalecimento de ações integradas de vigilância em saúde. Este programa é considerado como um patrimônio do país, devido ao comprometimento com a sua missão de reduzir a morbimortalidade ocasionadas por doenças imunopreveníveis (BRASIL, 2021b).
É importante ressaltar que a aquisição e o acesso de vacinas cabem ao Componente Estratégico de Assistência Farmacêutica (CESAF), destinado ao tratamento e à prevenção de doenças que são consideradas problemas de saúde pública. Além disso, esse componente assegura o acesso gratuito às vacinas disponibilizadas e que constam na Relação Nacional de Medicamentos Essenciais, RENAME (BRASIL, 2020d). Nessa perspectiva, a importância da vacinação não se limita ao cuidado com a saúde, mas também à economia para os cofres públicos devido aos benefícios proporcionados pela vacinação (BRASIL, 2007; ANJOS et al., 2009; CAPANEMA et al., 2016).
Apesar dessa vigência nos componentes estratégicos, alguns eventos fragilizam o PNI, como por exemplo, a recusa à vacinação que pode repercutir no surgimento de doenças preveníveis, no aumento das internações hospitalares e consequentemente em maiores gastos públicos (CAPANEMA et al., 2016; MACHADO et al., 2020). Além disso, as “Fake News”, segundo o publicado pelo Ministério da Saúde, no ano de 2019, prejudicaram também a confiabilidade da população no sistema de imunização (BRASIL, 2019b). Desse modo, tanto a recusa consciente quanto a oriunda da desinformação, fragilizam o programa e contribuem para a falha da cobertura vacinal e para a reincidência de doenças erradicadas.
No entanto, cabe ressaltar a importância da cobertura integral da imunização, pois esta contempla a imunização individual e também a proteção da saúde coletiva da população ao diminuir a incidência de casos e a circulação do vírus (SANTOS; HESPANHOL, 2013). Portanto, promover o conhecimento consciente acerca da imunização traz benefícios para a população em geral, inclusive para populações que se apresentam vulneráveis, como as que possuem imunodeficiências, que em decorrência disso não podem se vacinar e, assim, dependem da imunização coletiva (SUCCI, 2018). Para isso foi criado o calendário de vacinação brasileiro.
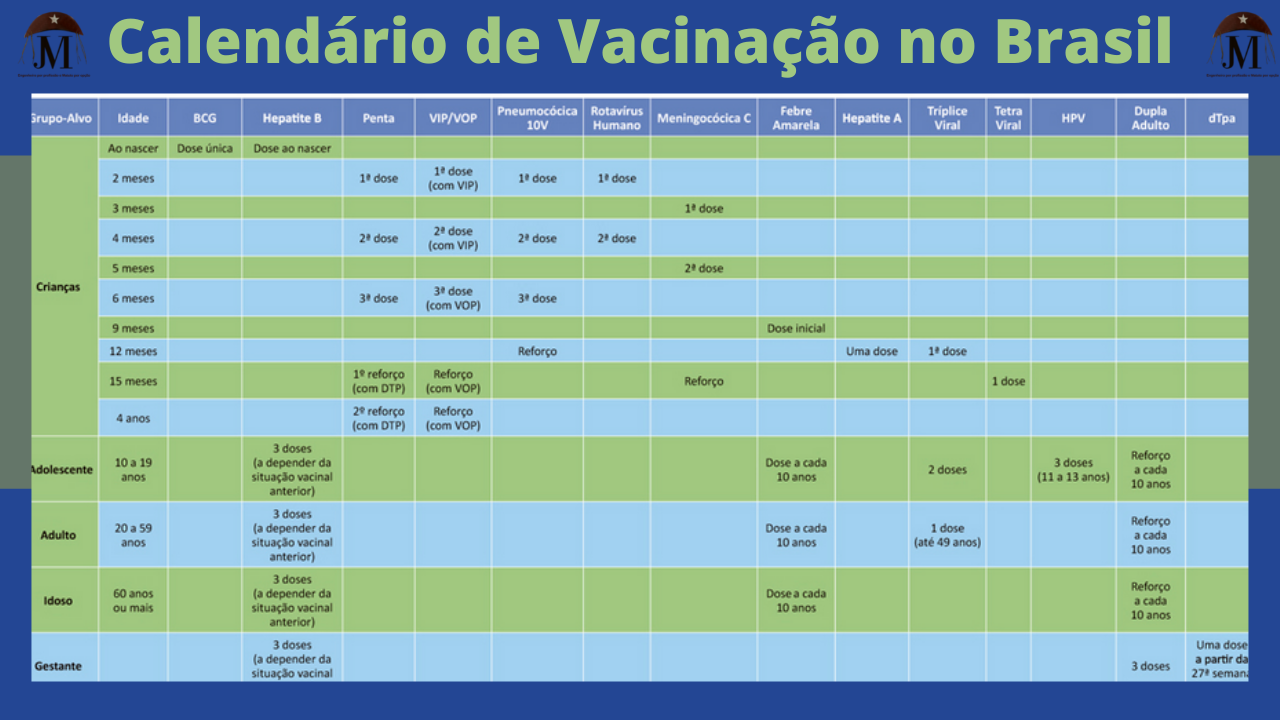
O calendário de vacinação surge como uma forma de indicar quais são as vacinas que devem ser tomadas pela população de acordo com suas necessidades. Para garantir o processo de vacinação, a PNI desenvolveu e aperfeiçoou o esquema de vacinação por meio da criação de um calendário contendo todas as vacinas disponibilizadas para a população. Assim, com o passar dos anos, cada vacina desenvolvida e disponibilizada pelo SUS foi incluída nesse calendário e os incentivos à vacinação foram realizados para a população (DOTES, 2020).
Assim, o Calendário Nacional de Vacinação aborda desde as primeiras doses que os indivíduos devem tomar ao nascer até a vida adulta. Ele é organizado de acordo com a idade dos indivíduos, o público-alvo e a quantidade de doses que deverão ser administradas ao longo da vida (DOTES, 2020). Por fim, é importante enfatizar que todas as vacinas recomendadas pela Organização Mundial da Saúde (OMS) estão disponíveis no Sistema Único de Saúde (SUS) e são administradas de acordo com o calendário vacinal disponível no Ministério da Saúde.

No processo de vacinação, o farmacêutico pode atuar em várias etapas, incluindo a produção desse insumo até a orientação e incentivo às campanhas de vacinação. Dessa forma, a participação desse profissional, garante uma maior segurança nas etapas a serem seguidas, bem como atua no aumento da adesão da população às vacinas, cuja comprovação é dada, por exemplo, nas campanhas de vacinação contra a gripe em que os farmacêuticos comunitários se tornaram profissionais de grande valor nas equipes multiprofissionais (BRASIL, 2020e).
Nessa perspectiva, o farmacêutico pode se habilitar para a administração de vacinas, desde que o mesmo cumpra com os requisitos do artigo 8º do Resolução do Conselho Federal de Farmácia (CFF) de nº 654, que estabelece que o farmacêutico possui aptidão para realizar a administração de vacinas na população, mediante a realização de um curso de formação complementar no módulo presencial. O curso deve ser específico sobre vacinação e pode ser promovido por uma instituição credenciada pelo CFF ou reconhecida pelo Ministério da Educação (MEC) ou, ainda, ofertado pelo Programa Nacional de Imunização (PNI). Assim, essa atribuição do farmacêutico amplia o acesso da população às campanhas de vacinação de forma segura e eficaz (BRASIL, 2018b).
Por que mesmo diante da importância da vacinação no contexto da saúde pública surgiram movimentos contrários ao uso da Vacina?
Desde sua criação, a aceitação do processo de imunização por parte da população enfrentou diversas turbulências devido à falta de informação da população, o que gerou um temor de que a infecção pela doença apresentasse características mais graves ou até mesmo que ela ocasionasse alterações nas feições dos indivíduos, tornando-os parecidos aos animais utilizados para o processo de obtenção da vacina. Porém, devido à sua eficácia no combate e na erradicação completa ou quase completa das doenças infectocontagiosas, as vacinas ganharam espaço na ciência e passaram a ser alvo de estudos em diversos lugares do mundo (GARCIA; SOUZA; PEREIRA, 2017; PIRES, 2017; ABBAS; LICHTMAN; PILLAI, 2019).
A desconfiança da população a respeito da eficácia da vacinação e a apologia ao movimento antivacina não é algo recente, e apresenta registros em diversos países do mundo. No Brasil os primeiros relatos históricos sobre os conflitos entre governo e sociedade envolvendo a vacinação constam de 1904, sendo denominado Revolta da Vacina.

Você sabe o que foi a Revolta da Vacina?
Esse evento histórico ocorreu em 1904, durante a primeira campanha de vacinação em massa do Brasil contra a varíola, que foi coordenada pelo médico sanitarista brasileiro Oswaldo Cruz, na então capital brasileira, Rio de Janeiro (PINHEIRO, 2020).
Com os números de casos e de internações aumentando, a pedido de Oswaldo Cruz, o congresso aprovou a lei Nº 1.261, de 31 de outubro de 1904, que condicionava a aquisição de empregos, matrículas em escolas, certidões de casamento e autorização para viagens à comprovação da vacina contra a varíola. Essa lei foi o estopim para as revoltas populares na então capital brasileira, Rio de Janeiro, que no período de 2 semanas resultaram em 945 prisões, 461 pessoas deportadas, 110 feridos e 30 mortos. Essa recusa da população ao processo de imunização ocorreu como resultado da falta de campanhas educativas, o que gerou uma grande onda de violência (BRASIL, 2005a; BRASIL, 2005b; SALGADO et al., 2018).
Ainda assim, em pleno século XXI, com a disseminação do conhecimento técnico-científico das vacinas e de sua importância no controle das epidemias, existem movimentos negacionistas a exemplo do ocorrido em 2010 na França, quando o governo disponibilizou à população 90 milhões de doses da vacina contra o vírus influenza H N , porém somente 6 milhões de cidadãos optaram por aderir a essa campanha. Em 2011, doenças como caxumba e rubéola foram notificados após sua erradicação nos Estados Unidos e na Mongólia, assim como a rubéola no Japão, em 2013. No Brasil, a crescente adesão a esse movimento antivacina têm resultado na reincidência de doenças anteriormente erradicadas. Tais atitudes comprometem a imunidade coletiva, o que interfere no controle de epidemias (PIRES, 2017; NASSARALLA et al., 2019).
Nesse contexto, a Organização Mundial da Saúde (OMS) surge como uma grande aliada na viabilização de vacinas para todos os países do mundo, especialmente com relação as vacinas contra a COVID-19, uma vez que é responsável por articular a agenda de saúde, disseminar o conhecimento técnico científico, além de orientar os países na elaboração de seus respectivos planos de imunização e garantir a distribuição das vacinas de forma justa entre os países (BRASIL, 2020f; WHO, 2020a).
No caso da vacinação contra a COVID-19 no Brasil, devido à falta de coordenação por parte do governo federal, estados da região Nordeste, por meio do Consórcio Nordeste, criaram um Comitê Científico de Combate ao Coronavírus para analisar dados científicos da COVID-19, independente do órgão federal e em parceria com a Organização Pan-Americana da Saúde (OPAS/OMS), em busca de dados e aquisição de vacinas para os estados do Nordeste (GOVERNO DA PARAÍBA, 2020).






